Діагностика
Як видно у вступній статті, симптоми синдрому Шегрена численні і вражають кілька органів і тканин. Тому діагностика синдрому ґрунтується на кількох дослідженнях. Основні з них:
- Офтальмологічні тести
- Аналізи крові
- Біопсія губ
- Сцинтиграфія та сіалографія
- Скіалометрія
ОФТАЛМОЛОГІЧНІ ТЕСТИ

ТЕСТИ КРОВІ
Вони необхідні для підрахунку та оцінки появи білих кров’яних тілець у крові. Більш нормальне число та аномальна форма свідчать про наявність лімфоми.
Крім того, вони використовуються для виявлення наявності аутоантитіл, тобто аномальних антитіл, спрямованих проти тканин організму. Серед них антиядерне антитіло, антифосфоліпід, слизова оболонка шлунка, , анти-Ro, анти-La і, нарешті, ревматоїдні фактори.
ЛАБІАЛЬНА БІОПСІЯ
Біопсія губ - найзручніший гістологічний метод дослідження стану залозистих клітин, який проводиться на внутрішній губі.
СЦІНТИГРАФІЯ ТА СЦІАЛОГРАФІЯ
Це дві діагностичні методики, які забезпечують рентгенологічне зображення слинних залоз. Вони обидва використовують контрастну речовину для візуалізації анатомії залозистої тканини.Це два малоінвазивні тести.
СЦІАЛОМЕТРІЯ
Він використовується для вимірювання кількості слини, що виробляється за певний період часу.
ІНШІ ДІАГНОСТИЧНІ ТЕСТИ
Отже, існують інші методи дослідження, менш практичні, але однаково виявляють захворювання.За допомогою деяких лабораторних досліджень можна виміряти швидкість осідання еритроцитів (ШОЕ) та кількість лізоциму в сльозах та слині. У пацієнтів із синдромом Шегрена ШОЕ підвищується, а вміст лізоциму нижче нормального.
Інший можливий діагностичний тест - нирковий кліренс креатиніну. Приблизно у половини пацієнтів із синдромом Шегрена воно збільшується.
Нарешті, для того, щоб оцінити чи ні наявність лімфоми, можна використати КТ. КТ використовує іонізуюче випромінювання, тому це інвазивний тест.
Лікування
В даний час немає специфічного лікування синдрому Шегрена. Тому терапія спрямована на полегшення:
- Місцеві симптоми, такі як ксеростомія, ксерофтальмія або сухість піхви.
- Системні прояви, характерні для аутоімунних захворювань (прикметник системний вказує на те, що хвороба вражає більше органів і тканин).
МІСЦЕВА ТЕРАПІЯ ДЛЯ КСЕРОСТОМІЇ
Пацієнтам радять, насамперед, завжди тримати рот зволоженим, як за рахунок вживання рідини, так і за допомогою спеціального зволожуючого гелю.
Для стимуляції вироблення слини слід приймати таблетки пілокарпіну по 5 мг 4 рази на день. Пілокарпін ефективний лише в тому випадку, якщо слинні залози зберегли деякі свої функції; у разі повної атрофії залози насправді лікування не дає результатів.
Гігієна ротової порожнини та здоров'я зубів також дуже важливі. Насправді, використання протигрибкових засобів є необхідним для захисту від кандидозу ротової порожнини, водночас уникаючи цукру та періодичні стоматологічні огляди використовуються для запобігання утворенню карієсу зубів.
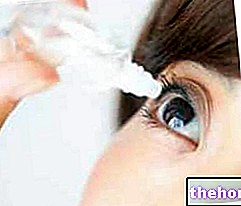
МІСЦЕВА ТЕРАПІЯ ДЛЯ КСЕРОФТАЛМІЇ
Для лікування сирого кератокон’юнктивіту пацієнт повинен прийняти штучні сльози та очні краплі на основі метилцелюлози або полівінілового спирту. Таким чином, полегшується відчуття піску в очах, печіння та сухість очей. Кількість нанесення залежить від ступеня сухості.
Пероральний пілокарпін можна використовувати для стимуляції секреції залоз. Ефективність цього лікування також залежить від стану атрофії слізних залоз.Нарешті, пацієнту рекомендують проводити періодичні офтальмологічні огляди, щоб запобігти можливій інфекції ока та пошкодженню рогівки ока.
МІСЦЕВА ТЕРАПІЯ ДЛЯ ВІГАЛЬНОЇ СУХОСТІ
Засіб у цих випадках передбачає використання змащувальних гелів на основі пропіонової кислоти, а також у цьому випадку важлива гігієна, щоб запобігти небезпеці інфекції (вагінальна кандида).
СИСТЕМІЧНА ТЕРАПІЯ
Системна терапія синдрому Шегрена спрямована на полегшення екстрагландулярних проявів.
Як згадувалося, причиною цих розладів є аутоантитіла та інші клітини імунної системи, які повстають проти організму і атакують його.
Тому вводяться різні препарати, такі як:
- Кортикостероїди
- Препарати з імуносупресивною дією (імунодепресанти)
- НПЗЗ
Низькі дози кортикостероїдів показані при первинних формах синдрому Шегрена. Вони використовуються для полегшення болю через артралгії та астенії. Більш високі дози, навпаки, приймаються в найсерйозніших випадках, коли з’являються васкуліт та ниркова недостатність.
До імуносупресивних препаратів належать циклофосфамід, метотрексат, гідроксихлорохін та циклоспорин А. Їх основна дія-зменшення кількості аутоантитіл у крові, але вони також можуть бути корисними при лікуванні васкуліту та інтерстиціального нефриту через інфільтрат лімфоцитів. Імуносупресивні препарати особливо показані, коли синдром Шегрена асоціюється з іншими аутоімунними захворюваннями, такими як ревматоїдний артрит або системний червоний вовчак.
НПЗЗ-це нестероїдні протизапальні засоби, які застосовуються для полегшення болю через суглобові та м’язові розлади.
Прогноз
Пацієнти з синдромом Шегрена мають різний прогноз від випадку до випадку. У деяких пацієнтів виявляються лише основні симптоми: ксеростомія та ксерофтальмія. Для них прогноз сприятливий, якщо вони проходять періодичні медичні огляди та дотримуються суворих правил гігієни, як ротової, так і очної. Інакше це може вплинути на якість життя.
Випадок пацієнтів з вторинними формами синдрому зовсім інший. Для них прогноз погіршується, оскільки інші органи та тканини тіла страждають легше. Серед найнебезпечніших наслідків синдрому Шегрена слід відзначити можливість розвитку лімфом.
Інші статті на тему "Синдром Шегрена - діагностика та лікування"
- Синдром Шегрена - причини та симптоми
- Скарлатина - препарати для лікування скарлатини