Загальність
Ілеостомія - це делікатна і складна хірургічна процедура, яка полягає у відхиленні клубової кишки (або, рідше, ділянки кишечника, що передує їй) у бік отвору, зробленого спеціально на животі.

Щоб зробити ілеостомію необхідною, можуть бути деякі захворювання товстого кишечника, такі як колоректальний рак, хвороба Крона, виразковий коліт тощо.
Існує три різні способи виконання ілеостомії: вибір конкретного хірургічного підходу залежить від лікаря і залежить від тяжкості кишкової патології, що робить операцію важливою.
Коротке нагадування про анатомію кишечника
Кишечник - це частина травної системи між пілором і анальним отвором. З анатомічної точки зору лікарі поділяють його на два основні сектори: тонкий кишечник, який також називають тонкою кишкою, і товсту кишку, також звану товстою кишкою.

Товстий кишечник є кінцевим трактом кишечника і травної системи, починається від ілеоцекального клапана і закінчується анальним отвором; він розвивається в 6 відділах (сліпа кишка, висхідна ободова кишка, поперечна ободова кишка, низхідна ободова кишка, сигма і пряма кишка), має довжину близько 2 метрів і має середній діаметр близько 7 сантиметрів (звідси назва товстої кишки).
Що таке ілеостомія
Ілеостомія - це делікатна хірургічна процедура, яка передбачає відхилення тонкої кишки - зазвичай клубової кишки - до отвору, зробленого в черевній порожнині.
Цей отвір, визначений назвою стоми, служить для передбачуваного виходу фекалій, тобто без їх нормального проходження через товсту кишку та анальний отвір.
Зі зрозумілих причин, хірурги роблять стому таким чином, що її можна підключити до "спеціального водонепроникного мішка, здатного вмістити фекальний матеріал.
Іншими словами, ілеостомія - це операція, за допомогою якої хірурги скорочують нормальний шлях кишечника і створюють отвір на животі, що ефективно замінює функції заднього проходу.
Статистичні дані
Ілеостомія-досить поширена операція. Наприклад, згідно з англосаксонським опитуванням, в Англії кількість ілеостомій, які проводяться щорічно, становить приблизно 9900.
ЦЕ ВРЕМЕННИЙ АБО ПОСТІЙНИЙ ЗАСОБ?
Ілеостомія може бути тимчасовою (зворотною ілеостомією) або постійною (остаточна ілеостомія) зміною нормального транзиту стільця.

Сумки для ілеостомії
Якщо це тимчасове рішення, через деякий час призначається інша хірургічна операція, під час якої оперуючий лікар встановлює зв’язку клубової кишки з товстою кишкою.
Коли ви це робите
Лікарі проводять "ілеостомію", коли товста кишка - особливо відділ, відомий як товста кишка - пошкоджений, запалений або функціонує неправильно.
Викликати цю серію змін можуть деякі певні патології / стани кишечника, включаючи:
- Колоректальний рак (або колоректальний рак). Колоректальний рак є найбільш поширеним злоякісним новоутворенням шлунково -кишкового тракту і є провідною причиною смерті від раку як у чоловіків, так і у жінок.
З терапевтичної точки зору основним лікуванням є колектомія, під час якої хірург -оператор видаляє хворий відділ кишечника.
Вибір також вдатися до ілеостомії залежить від розміру та положення видаленого відділу.Откриття може бути тимчасовим або постійним, залежно від того, чи існують умови для відновлення функціональності решти колоректального тракту. - Хвороба Крона. Це аутоімунне захворювання, що відноситься до категорії так званих запальних захворювань кишечника. Характерними симптомами є діарея, біль у животі та відчуття постійної втоми.
Ілеостомія не є першим вибором лікування хвороби Крона, проте вона може стати такою у всіх тих випадках, коли, за словами лікарів, тимчасова ізоляція запаленого кишечника від калу приносить користь останньому. - Виразковий коліт. Це ще одне хронічне запальне захворювання кишечника, яке особливо вражає товстий кишечник (перш за все пряму кишку, а потім товсту кишку). Його типовими симптомами є кривава діарея, біль у животі та слизові виділення.
Очікуване лікування зазвичай є фармакологічним. Насправді лікарі вдаються до ілеостомії лише тоді, коли ліки не дають бажаних результатів.
Ілеостомія може бути тимчасовою або постійною, залежно від тяжкості запалення та більш -менш конкретних можливостей зменшення запального стану. - Кишкова непрохідність. Лікарі говорять про кишкову непрохідність, коли кишечник заблокований і не дозволяє регулярно прогресувати течіям, що протікають всередині нього. Непрохідність кишечника - це «невідкладна медична допомога, тому що там, де відбувається закупорка, можуть виникнути кровотечі, інфекції та перфорація кишечника.
Лікування, як правило, передбачає колектомію, за якою слідує колостомія (тобто відхилення товстої кишки в бік «отвору, зробленого в черевній порожнині») або «ілеостомія». Вибір падає на ілеостомію, коли кишкова непрохідність вражає всю товсту кишку ».
Рішення може бути тимчасовим або постійним, залежно від тяжкості ситуації. - Сімейний аденоматозний поліпоз (ФАП). Це рідкісна кишкова патологія, що характеризується утворенням особливих доброякісних передракових ушкоджень всередині товстої кишки та прямої кишки. Ці доброякісні передракові ураження називаються поліпами та мають високу схильність до злоякісного. Насправді, у 99% пацієнтів з ФАП рано чи пізно протягом життя розвивається колоректальний рак.
Як правило, лікування складається з "профілактичної операції колектомії з подальшою постійною" ілеостомією. - Пошкодження кишечника внаслідок травми живота. Травма живота, яка може спричинити травму кишечника, це: «ножове поранення», вогнепальне поранення, нещасний випадок на виробництві, автомобільна аварія тощо.
Травми, що виникли внаслідок таких травматичних подій, можуть вимагати часткової колектомії з подальшою тимчасовою "або, в особливо важких випадках, постійною" ілеостомією.
Підготовка
Ілеостомія - досить складна операція, тому вимагає спеціальної підготовки.
По -перше, медична бригада - як правило, складається з хірурга, кваліфікованих медсестер та анестезіолога - повинна визначити, чи здатний пацієнт -кандидат пройти хірургічну операцію чи ні. Тому він призначає серію клінічних тестів, включаючи аналізи крові, аналіз сечі, електрокардіограму, вимірювання артеріального тиску, аналіз анамнезу тощо, які мають бути проведені за кілька днів до передбачуваної дати втручання.
Якщо результат цих тестів позитивний (тому існують умови, необхідні для проведення хірургічного втручання), хірург та його асистенти переходять до другого етапу підготовки, на якому вони ілюструють пацієнту передопераційні рекомендації, методи втручання, можливі ризики, показання після операції та канонічний час відновлення.
ПОПЕРЕДНІ РЕКОМЕНДАЦІЇ
Основні передопераційні рекомендації:
- За кілька днів до ілеостомії припиніть будь-яке можливе лікування на основі антитромбоцитарних препаратів (аспірин), антикоагулянтів (варфарин) та протизапальних засобів (НПЗЗ), оскільки ці препарати, знижуючи згортаючу здатність крові, схильні до сильної кровотечі.
- У день процедури продовжуйте голодувати щонайменше минулого вечора, а кишечник порожній і, можливо, «чистий».
Таке тривале голодування пояснюється тим, що ілеостомія вимагає загальної анестезії.
Що стосується спорожнення та «очищення» кишечника, то для перших лікарі рекомендують приймати проносний розчин за кілька годин до операції; для останніх призначають антибіотики. - Попросіть родича або близького друга вчасно звільнитися в день операції, щоб запропонувати свою допомогу, особливо під час виписки.
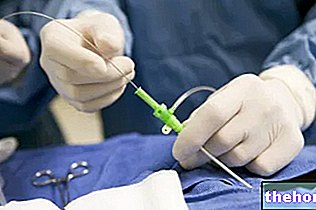
Процедура
Перший етап процедури полягає у здійсненні загального наркозу, другий - у реалізації кишкового відхилення та відкритті на животі (черевна стома).
Існує три різних типи ілеостомії: термінальна ілеостомія (англійською мовою, закінчення ілеостомії), "петльова ілеостомія (англійською мовою, ілеостомічна петля) та ілео-анальний анастомоз (англійською мовою, ілео-анальний мішечок).
Відрізнити один тип ілеостомії від іншого - це спосіб виконання ілеостомії.
Вибір типу ілеостомії, яку слід прийняти, в основному залежить від причин, що вимагають втручання.
Вплив загальної анестезії
Загальна анестезія передбачає, що пацієнт спить і повністю втрачає свідомість протягом усієї процедури.
Для введення анестезуючих препаратів венозним шляхом або шляхом інгаляції (NB: введення цих препаратів триває до кінця операції) - лікар, який спеціалізується на практиці анестезії (тобто анестезіолог).
Як правило, анестетик діє протягом 10-15 хвилин. Лише після засипання лікар має зелене світло, щоб розпочати лікування.
Незадовго до анестезії та протягом усієї її тривалості пацієнт залишається підключеним до серії інструментів, які вимірюють частоту серцевих скорочень, його артеріальний тиск, температуру тіла та рівень кисню в крові. знаки та негайний відгук у режимі реального часу про будь-які незначні зміни.
ТЕРМІНАЛЬНА ІЛЕОСТОМІЯ: ЩО БУДЕ?
Хірург починає термінальну ілеостомію, роблячи перший розріз на животі, за допомогою якого він відділяє клубову кишку від частини кишки, що залишилася (тобто товстої кишки).
Потім він робить другий розріз, менший за попередній, у правій черевній області відповідно до точки зрощення між клубовою кишкою та сліпою кишкою тонкої кишки, відокремленої незадовго до цього, у напрямку майбутньої стоми.
На рівні стоми сформуйте краї кишкового тракту з контурами отвору на животі і накладіть шви, які служать для блокування відхилення.
Кукса товстого кишечника, ізольована, оскільки не хвора, може зазнати двох різних доль:
- Якщо немає шансів на його одужання (наприклад, у разі раку), хірург видаляє його (колектомія).
- Якщо можливе поліпшення його стану, хірург залишає його на місці для можливого відновлення нормального шлунково -кишкового каналу в майбутньому.
Термінальна ілеостомія зазвичай має постійне призначення і особливо доречна у випадках кишкової непрохідності, колоректального раку, важкої травматичної травми та сімейного аденоматозного поліпозу.
АНСА ІЛЕОСТОМІЯ: ЩО БУДЕ?
Хірург починає петльову ілеостомічну операцію, роблячи розріз на правій стороні живота, де зазвичай закінчується тонка кишка.
Потім через цей розріз він "бере" петлю клубової кишки, тягне її на поверхню (тобто за межі черевної порожнини), з'єднує її швами по краях самого розрізу і, нарешті, розрізає її на верхня частина, щоб утворити два окремих отвори: отвір являє собою кінцеву частину верхнього відділу шлунково -кишкового тракту і точку, з якої пацієнт буде виводити стілець (проксимальний канал); інший отвір - це початкова частина кукси товстого кишечника, яку потрібно ізолювати, що закінчується анальним отвором і з якої виходить тільки слиз (дистальний канал).

Практикується, перш за все, за наявності хвороби Крона та виразкового коліту, ілеостомія петлі, як правило, є тимчасовим рішенням. Не дивно, що хірурги перерізають петлю клубової кишки, щоб було легше відновити її. Нормальна анатомія кишечника.
ІЛЕО-анальний анастомоз (ІЛЕО-АНАЛЬНИЙ ЧАС): ЩО СТАНЕТЬСЯ?
Ілео-анальний анастомоз полягає в операції з’єднання клубової кишки з анусом. У місці зрощення хірург складає кінцеву частину клубової кишки навпіл (утворюючи своєрідний лікоть), з'єднує дві сусідні області (щоб подвоїти внутрішній простір) і робить їх своєрідними кишенями (мішечок).
Після його створення кишеню необхідно залишати ізольованою протягом кількох тижнів, щоб невеликі хірургічні рани та різні шви, наявні на ній, зажили і повністю осіли.
Все це означає, що одночасно з клубово -аналломічним анастомозом хірург також виконує тимчасову петльову ілеостомію, щоб пацієнт міг вигнати стілець під час процесу загоєння.
Хірургічне значення анастомозу
Хірургічний анастомоз - це укус (тобто зрощення), після резекції, двох частин одного і того ж нутрощів або двох різних нутрощів.
Після процедури
Після закінчення ілеостоми очікується перебування в лікарні, яке може тривати від мінімум 3 до максимум 10 днів. Тривалість госпіталізації зазвичай залежить від тяжкості кишкової проблеми, яка зробила операцію з ілеостомії необхідною.
Під час госпіталізації медичний персонал скрупульозно забезпечує пацієнта:
- Він періодично контролює, особливо на початковій фазі, свої життєво важливі параметри (артеріальний тиск, серцеву діяльність тощо).
- Він забезпечує його внутрішньовенно всіма необхідними поживними речовинами.
- Він піддає його катетеризації (для видалення калу), принаймні протягом перших кількох днів.
- Він пояснює різні етапи одужання та найважливіші рекомендації після операції.
СТОМА ПІСЛЯ РОБОТИ ТА ПРОСЛІДУЮЧІ ТИЖНІ
Відразу після операції область, зайнята стомою, демонструє явні ознаки запалення і набрякає.
Однак, як проходять тижні, і запалення, і набряк поступово зменшуються, аж до їх остаточного зникнення. Як правило, ситуація нормалізується приблизно через 8 тижнів.
Нарешті, важливо пам’ятати, що до тих пір, поки хірургічні рани не заживуть повністю, зі стоми може з’явитися неприємний запах.
УПРАВЛІННЯ СУМКАМИ І ГІГІЄНА STOMA
Під час госпіталізації член медичного персоналу (зазвичай це медсестра) навчає пацієнта, як доглядати за мішком для стільця (коли міняти його, коли знати, що він заповнений тощо) і як тримати стому та прилеглу зону в чистоті ...
Ретельне управління сумкою та «ретельне очищення стоми знижують ризик» зараження.
ПІСЛЯ ОТПАДКИ
Після виписки пацієнт повинен жити спокійно, без зайвих зусиль, щонайменше 2-3 місяці. Нехтування цим показанням може сильно вплинути на процес загоєння та успіх операції.
Метеоризм і дивне відчуття болю в животі дуже часто характеризують перші тижні після виділень.
Ризики та ускладнення
Як і будь -яка операція, також існує ризик:
- Внутрішня кровотеча
- Інфекції
- Утворення тромбів у венах (тромбоз глибоких вен)
- Інсульт або інфаркт під час операції
- Алергічна реакція на анестезуючі або заспокійливі засоби, що використовуються під час операції
Крім того, в кінці операції через надзвичайну делікатність, що характеризує втручання, можуть виникнути різні ускладнення, серед яких:
- Оклюзія стоми. Стома може закупорюватися через скупчення їжі всередині кишечника. При наявності оклюзії типовими симптомами є: нудота, спазми в животі та зниження вироблення стільця.
Якщо ці скарги тривають кілька годин, краще звернутися до лікаря або звернутися до найближчої лікарні. - Зневоднення. Товстий кишечник - це кишковий тракт, який поглинає більшу частину води, що міститься в калі. У тих, хто проходить ілеостомію, проходження калу через товсту кишку більше не відбувається, а це сприяє втраті корисної рідини та зневодненню. Щоб уникнути подібних незручностей, лікарі рекомендують пити багато води.
- Втрата слизу з прямої кишки (коли не видаляється). Якщо пряма кишка і сигма все ще присутні, ймовірно, що, незважаючи на ізоляцію, вони все ще виробляють слиз і розсіюють її через анус. Це досить неприємна незручність, оскільки вона вимагає від пацієнта час від часу ходити в туалет, щоб прибрати різні розливи.
- Дефіцит вітаміну В12. Часто після ілеостомії частина кишечника, яка поглинає більшу частину вітаміну В12, виділяється або в будь -якому випадку більше не виконує цю функцію. Це може призвести до дефіциту цієї органічної речовини.
Важкий дефіцит вітаміну В12 (або кобаламіну) може призвести до нервових проблем, таких як погіршення пам’яті або пошкодження спинного мозку. - Різні проблеми зі стомою. Основними з них є: стомальний стеноз (або звуження), випадання стоми (або випинання стоми), подразнення / запалення стоми, парастомальна грижа та відведення стоми.
- Фантом прямої кишки. Це особливий стан, який викликає у пацієнта з ілеостомою необхідність ходити в туалет, як і перед операцією. Однак це не є справжньою потребою, тому що товстий кишечник і, зокрема, пряма кишка виключаються з виділення стільця.
- Поучіт. Це запалення кишені, утворене під час ілео-анального анастомозу.
- Млявість і незрозуміла втома
- Хрипи
- Відчуття повторюваного непритомності
- Головний біль
- Серцебиття
- Шум у вухах
- Втрата апетиту
Результати та повсякденне життя
Незважаючи на певні обмеження та жорстку поведінку, ілеостомія все ще дозволяє вести активне та задовільне суспільне життя.
Пацієнти повинні приділяти пильну увагу дієті - особливо на першій стадії післяопераційного відновлення - та управлінню мішком для збору стільця.
Щодо фізичної активності, фізичних вправ та статевого акту, то добре слідувати інструкціям хірурга, який виконував ілеостомію буквально, адже кожна процедура є окремим випадком.