Що впливає на артеріолярний опір та швидкість клубочкової фільтрації?
Контроль резистентності, протиставленої аферентними та еферентними артеріолами до ниркового клубочка, залежить від численних факторів, як системних, так і місцевих.
Саморегуляція швидкості клубочкової фільтрації включає кілька механізмів, властивих нефрону, серед яких ми пам’ятаємо:
- міогенна відповідь: внутрішня здатність гладких м’язів судин реагувати на зміну тиску.
Якщо розтягнутись шляхом системного підвищення тиску, гладкі м’язи аферентних артеріол реагують скороченням; таким чином опір потоку зростає за рахунок зменшення кількості крові, що перетинає артеріолу, а разом з цим і гідростатичний тиск на стінки клубочків капілярів → зменшується швидкість фільтрації.
І навпаки, якщо системний артеріальний тиск знижується, артеріолярний м’яз розслабляється і судина максимально розширюється; таким чином, потік крові всередині клубочка збільшується, а разом з ним також зростає гідростатичний тиск клубочка та швидкість фільтрації.Однак слід зазначити, що вазодилатація не така ефективна, як звуження судин, оскільки в нормальних умовах аферентна артеріола вже досить розширена . Це дозволяє міогенній реакції добре компенсувати збільшення системного артеріального тиску, а трохи гірше - його можливе зниження.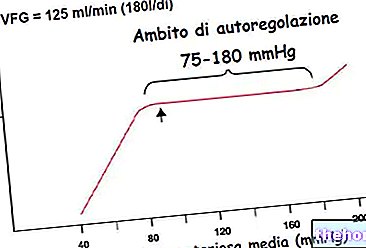
Якщо середній артеріальний тиск падає нижче 80 мм рт. Ст., Швидкість клубочкової фільтрації зменшується; якщо ми думаємо, що артеріальний тиск може сильно знизитися внаслідок сильного зневоднення або крововиливу, цей механізм зниження ШФ дозволяє максимально зменшити кількість рідини, втраченої з сечею, сприяючи збереженню об’єму крові
- тубуло-гломерулярний зворотний зв'язок: зміни потоку рідини, що перетинає кінцевий відрізок петлі Генле, і початкове розтягнення дистального канальця впливають на швидкість клубочка. У петлі Генле процеси реабсорбції води, натрію та хлориду відбуваються іони. Особлива складчаста структура нефрону змушує кінцеву частину "петлі Генле" проходити між аферентною та еферентною артеріолами ниркового клубочка. У цій області між двома структурами встановлюється структурно -функціональний зв'язок, що становить справжній "апарат" визначений "юкстагломерулярний апарат. Там, де вони стикаються, і артеріолярні стінки, і стінки канальців мають змінену структуру, що дозволяє їм впливати один на одного. Зокрема, модифікована трубчаста структура складається з пластинки клітин, званої macula densa, тоді як сусідня стінка аферентної артеріоли містить спеціалізовані клітини гладкої мускулатури, які називаються зернистими (або юкстагломерулярними або JG) клітинами. Останні виділяють ренін, протеолітичний гормон. бере участь у балансі солі та води, з гіпертонічною дією.
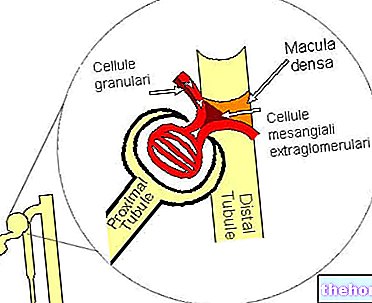
Коли клітини жовтої плями збільшують кількість хлориду натрію (вираження збільшення ШКФ), вони сигналізують зернистим клітинам про зменшення секреції реніну та скорочення аферентної артеріоли. Це збільшує опір потоку від аферентної артеріоли і гідростатичний тиск крові вниз за течією, тобто в клубочку, знижується разом із ШКФ. В протилежному стані, тобто у разі зниження концентрації NaCl у кінцевому тракті петлі Генле, клітини жовтої плями подають сигнал до зернистих клітин для збільшення кількості реніну та до аферентного артеріола розширюється, зменшуючи власний опір; отже, швидкість клубочкової фільтрації збільшується.
Контроль опору аферентних та еферентних артеріол також регулюється системними факторами. З іншого боку, одна з основних функцій нирок - регулювати системний артеріальний тиск, тому важливо, щоб клубочки визнавали будь -які зміни системного артеріального тиску і відповідно регулювали ШК. Ці зміни передаються в нирку через ендокринну систему. і нервовий.
Нервовий контроль VFG покладається на симпатичні нейрони, які іннервують аферентну та еферентну артеріоли.Симпатична стимуляція, опосередкована вивільненням адреналіну, викликає звуження судин, особливо аферентної артеріоли. Отже, сильна симпатична активація, що виникає, наприклад, внаслідок сильної кровотечі або сильного зневоднення, спричиняє скорочення аферентної та еферентної артеріол до клубочків, зменшуючи як швидкість клубочкової фільтрації, так і приплив крові до нирок. Таким чином ми намагаємося максимально зберегти обсяг води.
Ендокринний контроль ШКФ покладається на різні гормони. Окрім циркулюючого адреналіну, судинозвужувальні ефекти якого щойно описані, артеріоларна резистентність також підвищується ангіотензином II. Однак в останньому випадку звуження судин стосується переважно еферентних артеріол, тому збільшення тиску в капілярах клубочка збільшує швидкість клубочкової фільтрації. Серед судинорозширювальних речовин, які протидіють судинозвужувальній дії симпатичної нервової системи та ангіотензину II, ми згадуємо деякі простагландини (PGE2, PGI2, брадикінін), які знижують опірність потоку, яку пропонують, перш за все, аферентні артеріоли. Це призводить до збільшення швидкості клубочкової фільтрації. Оксид азоту також надає судинорозширювальну дію на артеріолярному рівні.
Ендокринна дія здійснюється на рівні подоцитів або мезангіальних клітин. Скорочення або розслаблення останніх, які, як ми пам’ятаємо, розташовані у просторах, що оточують капіляри ниркових клубочків, змінює площу капілярної поверхні. доступні для фільтрації. Подоцити, з іншого боку, змінюють розмір клубочкових фільтраційних щілин; якщо вони розширюються, поверхня фільтрації збільшується, тому швидкість клубочкової фільтрації також збільшується.
Подивіться відео
- Перегляньте відео на youtube
Інші статті на тему "Регуляція гломерулярної артеріальної резистентності"
- Гломерулярна фільтрація - швидкість фільтрації
- Нирки нирок
- Реабсорбція нирок і глюкози
- Баланс нирок і солі та води
- Нефрон
- Нирковий клубочок