Загальність
Пролапс мітрального клапана (ПВМ), або пролапс мітрального клапана, складається з неправильного руху під час закриття клаптів (або стулок), які складають мітральний клапан серця.
Розташований для контролю за кровотоком між лівим передсердям та шлуночком, мітральний клапан, якщо він не був належним чином закритий під час систоли, викликає регургітацію крові у напрямку лівого шлуночка → ліве передсердя. З цієї причини пролапс мітрального клапана є однією з причин мітральної регургітації. Аномальне розташування стулок обумовлено дегенерацією тканини самих кісток або розривом одного зі структурних елементів мітрального клапана.

Що таке пролапс мітрального клапана
Пролапс мітрального клапана (ПВМ), або пролапс мітрального клапана, складається з ненормального закриваючого руху стулок (або клаптів), які складають мітральний (або мітральний) клапан серця. За нормальних умов мітральний клапан контролює кровотік у напрямку лівого передсердя - лівого шлуночка і запобігає рефлюксу в протилежному напрямку під час систоли шлуночків завдяки герметичному закриттю. Однак при появі пролапсу мітрального клапана під час фази скорочення шлуночка (систола шлуночків) частина крові замість того, щоб потрапити в аорту, повертається назад і повертається у ліве передсердя; це відбувається тому, що отвір клапана не повністю закритий. Це так звана регургітація крові, яка характеризує інше важливе захворювання серця: мітральну недостатність; пізніше буде видно, що два дефекти клапана, пролапс і мітральна недостатність, вони тісно пов'язані.
Пролапс мітрального клапана вражає жінок більше, ніж чоловіків. Це також частіше спостерігається у осіб з довгими кінцівками, з видовженою та уплощеною грудною кліткою, а також у осіб, які страждають на спинний сколіоз.
Перш ніж перейти до опису основних причин, що визначають пролапс мітрального клапана, добре згадати деякі основні характеристики мітрального клапана. Нагадує, що також буде корисно описати зовнішній вигляд і функціонування одного і того ж клапана, коли він піддається пролапсу, тобто відповідно патологічної анатомії та патофізіології.
Тому:
- Кільце клапана. Окружна структура сполучної тканини, що обмежує отвір клапана.
- Отвір клапана має діаметр 30 мм і має площу 4 см2.
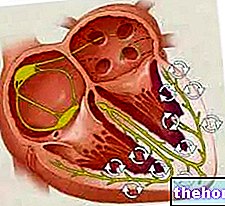
- Два клапана, передній і задній. З цієї причини мітральний клапан називають двостулковим. Обидва клапани входять у кільце клапана і звернені до порожнини шлуночка.Передній клапан звернений до отвору аорти; задній клапоть, навпаки, звернений до стінки лівого шлуночка. Клапани складаються з сполучної тканини, багатої еластичними волокнами та колагеном. Щоб полегшити закриття отвору, краї клаптів мають особливі анатомічні структури, які називаються спайками. На клаптях немає прямого контролю нервового або м’язового типу. Так само немає васкуляризації.
- Папілярні м’язи. Їх два, і вони є продовженням м’язів шлуночків. Вони забезпечуються коронарними артеріями і надають стабільність сухожильним зв'язкам.
-
Сухожильні канатики. Вони служать для з’єднання клапанів клапанів з папілярними м’язами. Оскільки стрижні парасольки не дозволяють їй повертатися назовні при сильному вітрі, сухожильні шнури запобігають проштовхуванню клапана в передсердя під час систоли шлуночків.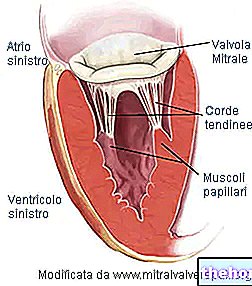
Причини випадання мітрального клапана.
Патологічна анатомія та патофізіологія
Основною причиною випадання мітрального клапана є дегенерація пухкої сполучної тканини, що становить клапті (або купіни) мітрального клапана. Це міксоматозна дегенерація, оскільки проміжний шар сполучної тканини стулок клапана схильний до міксоми. Міксома - це особлива неопластична форма (пухлина), коли змінюється позаклітинний матрикс, що становить сполучну тканину серця; тому матриця змінюється за складом, і ми маємо, що:
- Колагенові волокна виробляються недостатньо.
- Збільшується кількість мукополісахаридів основної речовини.
Міксоматозна дегенерація має місце в деяких компонентах мітрального клапана і змінює його морфологію:
- Клапани клапанів стають більш подовженими, поступаються і потовщуються.
- Сухожильні тяжі розтягуються, а іноді навіть можуть порватися.
- Кільце клапана збільшує окружність.
Змінені за структурою насадки більше не герметизують отвір клапана.
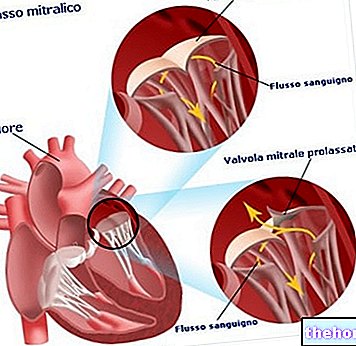
Невдале закриття клапана зазвичай пояснюється лише однією з заслінок, задньою. Однак іноді страждають обидва. Аномалія у русі, що закривається, полягає у згинанні клаптів у напрямку до передсердної порожнини. Іншими словами, якщо в нормальних умовах клапті повертаються у бік шлуночка, у разі пролапсу вони вигинаються з протилежної сторони, до порожнини лівого передсердя. По суті, термін пролапс означає вихід кишки з порожнини, в якій вона міститься, через "природний отвір". Визначення нагадує визначення "грижі". У конкретному випадку ми не говоримо про справжню грижу, оскільки кишка, про яку йдеться, є клапаном клапана, але поведінка дуже схожа.
Зміна нормального закриття мітрального клапана під час систоли викликає ті ж патофізіологічні адаптації, які характеризують мітральну недостатність. Тому:
- Зригування крові надходить у ліве передсердя і збільшує його розміри. Серцевий викид вичерпується за рахунок швидкості регургітації. Тому кровообіг є неефективним. Індивід справляється з цією ситуацією, збільшуючи дихальні акти.
- На наступній діастолі відкривається мітральний клапан, що викликає відтік регургітації від передсердя до лівого шлуночка. Це ситуація, яка зазвичай не відбувається і впливає на градієнт тиску між передсердям та шлуночком.
- Регургітація всередині шлуночка підвищує тиск у шлуночках, змінюючи нормальний баланс із значенням тиску в передсердях. Визначається ситуація, яка називається декомпенсацією лівого шлуночка.
Ці три впливи на кровотік не завжди однаково критичні. Іншими словами, легкі форми випадання мітрального клапана визначають "легку мітральну недостатність. Те ж саме можна сказати і про помірні форми, тоді як випадок, коли" інша хвороба серця пов'язана з пролапсом мітрального каналу, зовсім інший: наслідки для крові потік, є більш серйозними.
Хоча рідше, є й інші причини, що викликають випадання мітрального клапана.
- Синдром Марфана
- Синдром Елерса-Данлоса
- Ревматичний ендокардит
- Ішемічна хвороба серця
- Травма
- Обструктивна гіпертрофічна кардіоміопатія
- Операція на мітральному клапані
- Червоний вовчак
- М'язова дистрофія Дюшенна
- Дефект міжпередсердної перегородки
- Гіпертиреоз
- Синдром Тернера
- Хвороба Ебштейна
До них відносяться синдром Марфана та синдром Елерса-Данлоса. Це дві вроджені патології, тобто наявні від народження. Вони викликають зміни у сполучних тканинах, які слідують за структурними та морфологічними змінами, викликаними описаною вище міксоматозною дегенерацією.
Симптоми та ознаки
Пролапс мітрального клапана має симптоми, дуже подібні до симптомів мітральної недостатності. Однак справедливо відзначити, що в більшості випадків пролапс мітрального клапана протікає безсимптомно, тобто не має симптомів. У цьому випадку індивідуальний носій ця аномалія веде нормальне життя, може займатися спортом та займатися будь -якою іншою фізичною активністю здорової людини.
Найбільш частими симптомами є:
- Серцебиття
- Задишка від навантажень
- Астенія
- Біль у грудях
- Запаморочення
- Синкопа
Серцебиття, також відоме як серцебиття, є найпоширенішим симптомом у тих, хто відчуває випадання мітрального клапана. Серцебиття складається із збільшення інтенсивності та частоти серцевих скорочень; зазвичай це проявляється тахікардією, тобто збільшенням частоти серцевих скорочень, але іноді може викликати різні види аритмій. Аритмії - це зміни нормального серцевого ритму. Серцевий ритм, який походить від природного кардіостимулятора, відомого як синоатріальний вузол. Серед помірних та тяжких аритмій повідомляється про екстрасистолію шлуночків та фібриляцію передсердь відповідно.
Шлуночкова екстрасистолія полягає у скороченні серця, яке відбувається напередодні нормального серцевого ритму, змінюючи послідовність ударів.Це може бути ізольованим або повторюваним явищем: якщо повториться, екстрасистолія є набагато небезпечнішою. Крім того, ізольована екстрасистолія набагато частіше, з точки зору початку, ніж повторна екстрасистолія та фібриляція передсердь.
Миготлива аритмія - це «серцева аритмія, тобто зміна нормального ритму серця». Це пов'язано з розладом нервового імпульсу, що надходить від синоатріального вузла. Це призводить до фрагментарних та гемодинамічно неефективних скорочень передсердь (тобто до того, що стосується кровотоку). У разі випадання мітрального клапана регургітація крові в передсердя зменшує об’єм крові, що виштовхується в аорту скороченням шлуночків. У світлі цього потреба організму в кисні більше не задовольняється. Зіткнувшись з цією ситуацією, особа, уражена фібриляцією передсердь, збільшує дихання, виявляє серцебиття, порушення пульсу і у деяких випадках непритомність через брак повітря. тромбів (тверді, нерухливі маси, що складаються з тромбоцитів) всередині судин.Згустки крові можуть руйнуватися і виділяти частинки, які називаються емболами, які, подорожуючи судинною системою, можуть потрапити до мозку або серця. У цих місцях вони стають перешкодою для нормального кровообігу та насичення киснем тканин мозку або серця, викликаючи так званий ішемічний інсульт (церебральний або серцевий). У випадку з серцем це також називають інфарктом. Однак у людей з пролапсом мітрального клапана це рідкість.
Задишка при фізичному навантаженні - утруднене дихання. У конкретному випадку це виникає через зменшення серцевого викиду лівого шлуночка через кількість крові, що відривається до лівого передсердя. Тому реакція організму полягає у "збільшенні кількості дихальних актів з метою противаги. обсяг. діапазону.
Подібним чином непритомність є ще одним природним наслідком скомпрометованого відтоку крові від лівого шлуночка до мозку. Насправді непритомність виникає, коли приплив крові до тканини мозку зменшується. Зниження серцевого викиду, пов'язане з пролапсом мітрального отвору, перешкоджає нормальному кровообігу тканин мозку, і цей стан може виникнути як під час фізичних навантажень, так і під час фізичних навантажень, а також, якщо це серйозно, у спокої. Синкопа в спокої часто асоціюється з порушенням роботи лівого шлуночка і може спричинити раптову смерть. У тих, хто страждає пролапсом мітрального клапана, це рідкість; з іншого боку, відчуття запаморочення набагато частіше, також пов'язане зі зниженням кисню мозку.
Біль у грудях через стенокардію - рідкість. Стенокардія, в цьому випадку, викликана "гіпертрофією лівого шлуночка, тобто лівого шлуночка, а не" закупоркою коронарних судин. Насправді, гіпертрофічний міокард потребує більшої кількості кисню, але цей запит не підтримується належним чином "коронарний імплантат, який залишається незмінним. Тому існує дисбаланс між споживанням і надходженням кисню до тканин.Болі, характерні для стенокардії, відчуваються в лівому гемітораксі.
Втома - це відчуття слабкості і нестачі енергії.
Характерними клінічними ознаками випадання мітрального клапана є два:
- Клацання. Це шум, викликаний зміненими сухожильними шнурами.
- Систолічний шум. Він походить від регургітації крові через дефектний клапан під час систолічного скорочення шлуночків.
Обидва розкриваються, слухаючи.
Діагностика
Мітральну регургітацію можна виявити за допомогою таких діагностичних тестів:
- Стетоскопія.
- Електрокардіограма (ЕКГ).
- Ехокардіографія.
Стетоскопія. Виявлення систолічного шуму є одним з найважливіших підказок для діагностики пролапсу мітрального клапана. Шум виникає, коли регургітація крові проходить від лівого шлуночка до лівого передсердя. Це відчувається в систолічній фазі, оскільки саме в цей момент мітральний клапан не закритий, як слід. Зона виявлення знаходиться в 5 -му міжребер'ї, тобто в зоні, що збігається з положенням мітрального клапана. Інший важливий діагностичний ознака, клацання, змінюється за інтенсивністю відповідно до позицій, які займає особа, яка їх представляє.
ЕКГ. Вимірюючи електричну активність серця з пролапсом мітрального клапана, ЕКГ показує велику різноманітність аритмій, які можуть виникнути у пацієнта. Список складається на основі характеристик частоти та небезпеки: він починається з найчастішого та найменш небезпечного і закінчується найменш частим, але найбільш небезпечним.
- Ізольовані шлуночкові екстрасистоли.
- Тахікардія.
- Миготлива аритмія.
- Повторні шлуночкові екстрасистоли
Діагностика за допомогою ЕКГ дає уявлення про ступінь тяжкості пролапсу мітрального клапана: якщо результат порівнян з результатом у здорової особи, це означає, що це не важка форма; навпаки, експертиза показує зазначені порушення.
Ехокардіографія. Використовуючи ультразвукове випромінювання, цей діагностичний інструмент неінвазивно показує основні елементи серця: передсердя, шлуночки, клапани та навколишні структури. З ехокардіографії лікар може виявити:
- Аномальна поведінка заслінок клапанів і сухожильних шнурів.
- Аномалії лівого шлуночка під час фаз систоли та діастоли.
- Збільшення розмірів лівого передсердя (розширене передсердя).
- Максимальна швидкість потоку та турбулентний систолічний потік регургітації за допомогою безперервної та імпульсної доплерівської техніки відповідно. З першого вимірювання можна отримати градієнт тиску між лівим передсердям та лівим шлуночком; з другого - ступінь регургітації.
Терапія
Медикаментозне лікування пролапсу мітрального клапана, від менш важких і безсимптомних до важких випадків, дуже подібне до лікування мітральної недостатності. Тому терапевтичний підхід змінюється залежно від тяжкості серцевого захворювання. Безсимптомні форми, але і легкі, вимагають профілактичних заходів, спрямованих на уникнення бактеріальних інфекцій, таких як ендокардит, які вражають порожнини серця. Періодичні перевірки також рекомендується проводити кожні 2-3 роки, але людина з легкою формою пролапсу може займатися будь-якою діяльністю, включаючи спортивну. Найбільш вживаними препаратами при легких формах випадання мітрального клапана є:
- Бета-блокатори та анксіолітики. Вони використовуються, коли виникають легкі аритмії.
Перші прояви симптомів та середньотяжкі / важкі форми вимагають більшої уваги: на додаток до медикаментозної терапії хірургічне втручання може стати вирішальним.
Критичними ситуаціями, які рекомендують втручання, є:
- Констатований розрив сухожильних зв'язок клапана.
- Повторні і поступово посилюються аритмії.
- Збільшення порожнини передсердь встановлено після регургітації
- Лівошлуночкова недостатність.
Ці клінічні дані можна порівняти з тими, що виникають під час «помірної / важкої хронічної мітральної недостатності.
Можливі дві хірургічні операції:
- Заміна клапана протезом. Це найбільш вживане втручання для клапанів тих осіб, які не є молодими, із серйозними анатомічними аномаліями. Проводиться торакотомія і пацієнта поміщають у екстракорпоральну циркуляцію (ЦВК). Екстракорпоральна циркуляція здійснюється через біомедичний пристрій, який полягає у створенні серцево-легеневий шлях, що замінює природний. Таким чином, пацієнту гарантується штучний і тимчасовий кровообіг, який дозволяє хірургам переривати кровотік у серці, відволікаючи його на інший не менш ефективний шлях; одночасно, це дозволяє вільно працювати з клапаном. Протези можуть бути механічними або біологічними. Механічні протези вимагають паралельно антикоагулянтної медикаментозної терапії. Біологічні імплантати служать 10-15 років.
- Ремонт мітрального клапана. Це найбільш підходящий підхід для мітральних недостатностей «неревматичного» походження. Іншими словами, тих, що викликані випаданням мітрального клапана. Клапанні структури кільця, стулок та / або сухожильних канатиків порушені. Хірург діє інакше, залежно від того, де знаходиться клапанне ураження. Знову пацієнти потрапляють у екстракорпоральний кровообіг. Це вигідна техніка, оскільки протези мають деякі недоліки: біологічні необхідно замінити приблизно через 10-15 років; механічні вимагають постійного паралельного введення антикоагулянтів.