«Хвороба Аддісона
Діагностика
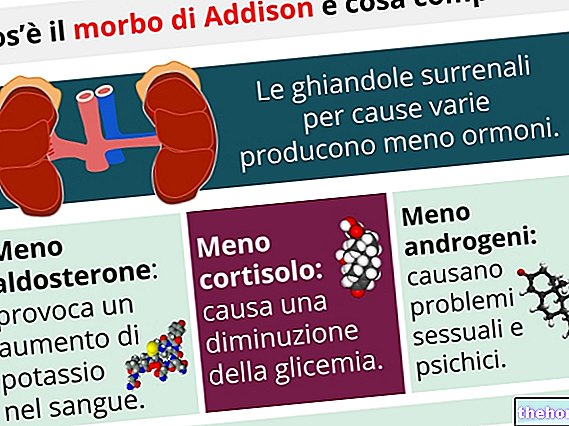
Діагноз хвороби Аддісона досить простий і ґрунтується на дозуванні в крові натрію, калію, кортизолу, реніну та АКТГ (адренокортикотропного гормону). У людей з первинною хворобою Аддісона концентрація кортизолу в плазмі та сечі досить низька, тоді як рівень АКТГ перевищує норму.
Для діагностики хвороби Аддісона характерні наступні фактори:
- низький рівень натрію в крові (гіпонатріємія);
- високий рівень калію (гіперкаліємія);
- високий рівень АКТГ та реніну;
- недостатня відповідь кортизолу на тест стимуляції АКТГ.
Іншим важливим тестом є тест на стимул АКТГ, під час якого вимірюється рівень кортизолу в крові та сечі до та після ін’єкції АКТГ; у здорових людей стимулююча дія гормону переходить у послідовне підвищення рівня кортизолу в сироватці крові; те ж саме не можна сказати про пацієнтів з хворобою Аддісона, де втручання не виконує очікуваної дії через недостатність надниркових залоз. Той самий принцип застосовується до тесту на стимул для CRH, гормону, що сприяє синтезу АКТГ у гіпофізі; тому цей тест є корисний при оцінці вторинних форм, при яких гіпофіз виділяє недостатню кількість АКТГ.
Лікар також може провести КТ або магнітний резонанс черевної порожнини, щоб оцінити будь-які анатомічні аномалії надниркових залоз та гіпоталамо-гіпофізарної області, тоді як простий аналіз крові може підкреслити наявність специфічних антитіл проти стероїдогенезу.
Терапія
Для отримання додаткової інформації: Препарати для лікування хвороби Аддісона
Хвороба Аддісона є хронічним захворюванням, тому підлягає постійному медикаментозному лікуванню. Після встановлення діагнозу замісна терапія здатна поповнити відсутні гормони; навіть якщо пошкодження надниркових залоз є незворотним, завдяки цьому втручанню аддисонський пацієнт зможе вести практично нормальний спосіб життя.
Дуже важливо не пропускати дози і дотримуватися часу прийому, рекомендованого лікарем.
Корисно мати при собі медичну картку або інший засіб ідентифікації, щоб попередити медичних працівників про вашу хворобу у разі нещасного випадку або у разі неможливості спілкування. Також бажано мати при собі комплект медикаментів, які необхідно прийняти у разі надзвичайної ситуації. Також доцільно вводити препарат на основі кортизолу для ін’єкцій, якщо патологія з блювотою перешкоджає нормальному прийому всередину.
За наявності гострої надниркової недостатності, якщо пацієнт не буде своєчасно підданий правильній терапії високими дозами внутрішньовенного або внутрішньом’язового кортизону разом з регідратаційною та гіперглікемічною інфузійною терапією, це може призвести до коми або смерті.
Завдяки гормонам, що виділяються наднирниками, замісна терапія передбачає введення речовин з глікоактивними (глюкокортикоїди), мінерально -активними (мінералокортикоїди) і, у жінок, слабкими андрогенами. У цьому сенсі основним викликом для ендокринолога є "ідентифікація препарату та відповідної терапевтичної дози, яка може змінюватись від окремої людини до конкретної особи. У різних фізіологічних станах, у яких він опинився. В особливих обставинах, наприклад, під впливом стресу, необхідно втручатися у застосування більш високих фармацевтичних доз, щоб уникнути серйозної аддисонінальної кризи.
Метою лікування є усунення симптомів дефіциту гормонів, не викликаючи надмірних симптомів, зберігаючи при цьому рівновагу, яка не піддає пацієнта аддисонівській кризі. В силу цих міркувань люди з хворобою Аддісона повинні проходити регулярні та періодичні перевірки протягом усього життя: адекватність замісної терапії фактично встановлюється за допомогою лабораторних досліджень, але також на основі почуття благополуччя, сприйнятого пацієнтом. Ці перевірки (найважливішою є доза вільного кортизолу в сечі) не є особливо складними і, перш за все, не створюють дискомфорту для тих, кому доводиться їх виконувати.
ГЛЮКОКОРТИКОЇДНА ТЕРАПІЯ
У нормального пацієнта щоденна вироблення кортизолу становить близько 20 мг, при цьому циркадний ритм синхронізується з фазами сну-неспання (максимуми безпосередньо перед пробудженням і мінімуми пізнього вечора). Виходячи з цих фізіологічних припущень, у пацієнта, який страждає на хворобу Аддісона, терапія глікоактивними речовинами часто ділиться на кілька прийомів; проте існують також глюкокортикоїди тривалої дії, такі як дексаметазон (декадрон) та преднізон (дельтакортен), які можна приймати за один прийом, зазвичай перед сном.
При аддісонінових кризах екстрене лікування, яке проводиться медичним працівником, ґрунтується на внутрішньовенному введенні глюкози, фізіологічного розчину та гідрокортизону. Як правило, це дозволяє швидке одужання.
Однак більшість часу замісна доза [гідрокортизон (гідрокортон, пленадрен) та кортизону ацетат (кортон)] ділиться на три частини, дві з яких приймаються вранці та одна вдень (для імітації фізіологічного циркаду щойно описано).
МІНЕРАЛЬКОРТИКОЇДНА ТЕРАПІЯ
Це не є необхідним у вторинних формах і базується на прийомі кортикостероїду 9α-фторгідрокортизону.Дози цього препарату повинні бути адаптовані відповідно до сили мінералокортикоїдів використовуваного глікоактивного препарату та ще раз щодо стану пацієнта ; в спекотні місяці, особливо у вологому середовищі або під час інтенсивної спортивної діяльності, наприклад, необхідно збільшити дози, щоб підкреслити затримку рідини та запобігти зневодненню.
АНДРОГЕННА ТЕРАПІЯ
Жінкам з хворобою Аддісона часто рекомендується терапія зі слабким андрогеном (DHEA або дегідроепіандростерон) для поліпшення самопочуття та сексуальної життєвості.
Ще статті на тему "Хвороба Аддісона: причини та лікування"
- Хвороба Аддісона
- Хвороба Аддісона - препарати для лікування хвороби Аддісона













.jpg)