Загальність
Пароксизмальна тахікардія - це «аритмія, що характеризується збільшенням частоти і частоти серцевих скорочень. раптовий і раптовий початок.

Напади пароксизмальної тахікардії варіюються за тривалістю, від кількох секунд до кількох годин або навіть днів. Вони можуть виникати у здорових людей, без серцевих захворювань та інших органічних порушень. Ця аритмія, по суті, часто буває у немовлят і дітей, але також може виникати у суб’єктів, які зазнають сильних емоцій або серйозних фізичних зусиль. Типовий симптом паросистичної тахікардії - сильне серцебиття. Набагато більш серйозними є випадки пароксизмальної тахікардії, пов’язаної з порушенням роботи серця: симптоми серцебиття додаються до симптомів задишки, ортопное та болю в грудях.
Аритмії, що це?
Перш ніж приступити до опису синусової тахікардії, доцільно коротко оглянути, що таке серцеві аритмії.
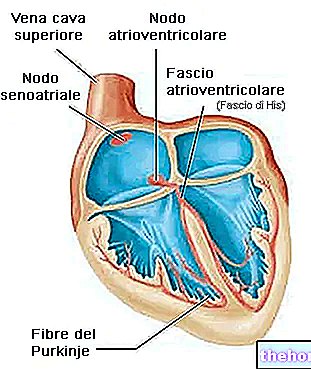
Аритмії серця - це зміни нормального ритму серцевих скорочень, які також називають синусовим ритмом, оскільки він походить від синоатріального вузла. Синоатріальний вузол випромінює імпульси для скорочення серця і вважається домінуючим центром шляху, оскільки відповідає за нормальне серцебиття.
Частота серцевих скорочень виражається в ударах на хвилину і вважається нормальною, якщо вона стабілізується в діапазоні значень від 60 до 100 ударів на хвилину. Існує три можливі зміни, і достатньо, щоб одна була присутня лише для того, щоб "виникла аритмія. Це:
- Зміни частоти та регулярності синусового ритму. Частота серцевих скорочень може прискорюватися (більше 100 ударів на хвилину → тахікардія) або повільніше (менше 60 ударів на хвилину → брадикардія).
- Варіація місця розташування домінантного центру маркера, тобто точки початку первинного імпульсу, що визначає скорочення серцевого м’яза. Маркерних центрів більше одного в серці, але синоатріальний вузол є основним, а інші повинні служити лише для розповсюдження імпульсів, які він генерує.
- Порушення поширення імпульсу (або провідності).
Патофізіологічні механізми *, що лежать в основі цих трьох змін, дозволяють виділити аритмії на дві великі групи:
- Аритмії в основному через зміну автоматизму. Аритмії з:
- Зміни частоти та регулярності синусового ритму.
- Зміна сидіння домінуючого центру маркера.
- Аритмії в основному обумовлені зміною провідності (або поширення) імпульсу. Аритмії з:
- Порушення розповсюдження імпульсів.
Автоматичність разом з ритмічністю - це дві унікальні властивості деяких м’язових клітин, що складають міокард (серцевий м’яз).
- Автоматичність: це здатність спонтанно і мимоволі формувати імпульси скорочення м’язів, тобто без вхідних даних від мозку.
- Ритмічність: здатність акуратно передавати імпульси скорочення.
* Патофізіологія - це дослідження змінених функцій, обумовлених патологічним станом, тканини, органу або взагалі організму
Фізіопатологічна класифікація - не єдина. Ми також можемо розглянути місце виникнення розладу та поділити аритмії на:
- Синусова аритмія. Розлад стосується імпульсу, що надходить від синоатріального вузла, як правило, зміни частоти є поступовими.
- Позаматкові аритмії. Розлад включає шлях, відмінний від синоатріального вузла. Як правило, вони виникають раптово.
Уражені ділянки поділяють позаматкову аритмію на:- Надшлуночкові. Порушення вражає область передсердь.
- Атріовентрикулярний, або вузловий. Уражена область стосується атріовентрикулярного вузла.
- Шлуночкові. Розлад локалізується в шлуночковій зоні.
Що таке пароксизмальна тахікардія
Пароксизмальна тахікардія - це аритмія, що характеризується раптовим і різким збільшенням частоти і швидкості серцевих скорочень. Термін пароксизмальний вказує на раптову появу «аритмії, останньої характеристики», що відрізняє її від синусової тахікардії.

Ті, що асоціюються з пароксизмальною тахікардією, можна визначити як справжні тахікардічні напади, що характеризуються частотою серцевих скорочень між 160 і 200 ударами на хвилину. Вони можуть виникати вдень (стоячи) або вночі (уві сні) і змінюватись за тривалістю, від кількох секунд до кількох годин або навіть днів; проте вони зазвичай тривають не більше 2 або 3 хвилин. Коли напади перевищують 24 години, правильніше віднести їх до так званої стійкої позаматкової тахікардії.
Причини пароксизмальної тахікардії. Патофізіологія
У більшості випадків епізоди пароксизмальної тахікардії охоплюють здорових людей без серцевих захворювань та інших захворювань. Насправді, тахікардичний прояв часто збігається з фізичними вправами або сильними емоціями і закінчується в кінці цих обставин. Ті, хто зазнає цього, можуть перенести напад навіть через багато днів.
Напади пароксизмальної тахікардії також часто трапляються в ранньому дитинстві та у здорових дітей: причина криється в анатомічних особливостях серця в цьому віці. Однак нечасті, але все ж можливі напади пароксизмальної тахікардії у вагітних. Інша особлива ситуація , яка все ще стосується жінок, пов'язана з менструальним циклом: насправді епізоди пароксизмальної тахікардії можуть виникати під час менструації або на попередньому тижні. Таким чином, загальні причини пароксизмальної тахікардії за відсутності інших супутніх порушень узагальнюються таким чином:
- Вправа.
- Тривога.
- Емоції.
- Вагітність.
- Період.
- Серце немовляти або дитини.
Зовсім інший випадок у пацієнтів із серцевими захворюваннями чи іншими органічними патологіями, такими як гіпертиреоз. Найбільш поширені супутні патології:
- Ревматична хвороба серця, тобто внаслідок ревматичної хвороби.
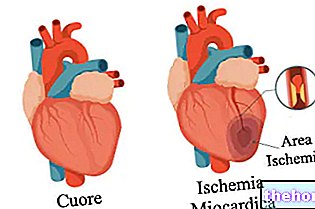
- Ішемічна хвороба серця.
- Вроджені вади серця.
- Кардіоміопатії.
- Судинні захворювання головного мозку.
- Гіпертиреоз.
- Синдром Вольфа-Паркінсона-Уайта у дітей.
Патофізіологічне пояснення того, як змінюється провідність імпульсу при виникненні пароксизмальної тахікардії, є дещо складним. Тому ми обмежимося описом деяких ключових моментів. Асоціюється з нормальним синусовим імпульсом, що надходить із синоатріального вузла. Аномальне поєднання цих двох імпульсів створює розлад через провідні шляхи, розташовані між передсердями та шлуночками.
Симптоми
Тяжкість симптомів пароксизмальної тахікардії дійсно залежить від "асоціації чи ні з серцевими та іншими порушеннями, що спостерігаються вище". Насправді, людина, піддана лише нападам тахікардії, відчуває серцебиття (або серцебиття) і, рідко, задишку. Пацієнти, які страждають серцевими захворюваннями або захворюваннями судин головного мозку, з іншого боку, мають набагато складнішу та серйознішу симптоматику.
Тому основними симптомами є:
- Серцебиття (або серцебиття). Це природний наслідок збільшення частоти серцевих скорочень.
- Задишка. Утруднене дихання. Це трапляється з більшою частотою у пацієнтів із серцевими захворюваннями, оскільки порушення роботи серця визначає недостатній приплив кисневої крові до тканин. Іншими словами, серцевий викид недостатній. Це змушує пацієнта збільшувати кількість вдихів, щоб збільшити приплив крові, що закачується в кровообіг. Однак цей компенсаторний механізм не дає бажаних результатів, з’являється задишка та утруднене дихання, що демонструє зв’язок між дихальною системою та системою кровообігу.
- Ортопнея. Це задишка при лежанні (лежаче положення). Це відбувається у осіб з мітральним стенозом, найважчі випадки яких можуть перерости в набряк легенів.
- Біль у грудях через стенокардію. Це відбувається у пацієнтів з ішемічною хворобою серця, спричиненою, наприклад, атеросклерозом або стенозом аорти. Існує дисбаланс між потребою (яка зростає) та пропозицією (якої недостатньо) кисню.
- Запаморочення, непритомність та порушення зору. Це три прояви, пов’язані з церебрально -судинними захворюваннями, через які потік кисневої крові до мозку менший за нормальний.
Діагностика
Точний діагноз вимагає кардіологічного огляду. Традиційними тестами, допустимими для оцінки будь -якого аритмічного / тахікардичного епізоду, є:
- Вимірювання пульсу.
- Електрокардіограма (ЕКГ).
- Динамічна електрокардіограма за Холтером.
Вимірювання пульсу. Лікар може отримати основну інформацію з оцінки:
- Артеріальний пульс. Він інформує про частоту і регулярність серцевого ритму.
- Пульс яремної вени. Його рейтинг відображає активність передсердь. Це, як правило, корисно для розуміння типу наявної тахікардії.
Електрокардіограма (ЕКГ). Це інструментальне обстеження, призначене для оцінки перебігу електричної активності серця.На підставі отриманих слідів лікар може оцінити ступінь тяжкості та причини пароксизмальної тахікардії.
Динамічна електрокардіограма за Холтером. Це нормальна ЕКГ, з тією перевагою, що моніторинг триває 24-48 годин, не заважаючи пацієнту виконувати звичайну повсякденну діяльність. Це корисно, коли епізоди тахікардії є епізодичними і непередбачуваними.
Важливу роль у діагностиці також відіграє анамнез, тобто збір лікарем інформації про те, що пацієнт описує про тахікардічні напади. , навіть у тих, у кого немає патологічних розладів будь -якого іншого характеру. Ці особи, якщо не триває напад тахікардії, демонструють нормальний слід ЕКГ, що унеможливлює правильний діагноз.
Терапія
Терапевтичний підхід ґрунтується на причинах, що визначають пароксизмальну тахікардію. Фактично, якщо це обумовлено певними серцевими порушеннями чи іншими патологіями, можливі види терапії - фармакологічні, електричні та хірургічні. Найбільш підходящими препаратами проти тахікардії є:
- Антиаритмічні засоби. Вони служать для нормалізації серцевого ритму. Наприклад:
- Хінідин
- Прокаїнамід
- Дизопірамід
- Бета -блокатори. Вони використовуються для уповільнення частоти серцевих скорочень. Наприклад:
- Метопролол
- Тимолол
- Блокатори кальцієвих каналів. Вони використовуються для уповільнення частоти серцевих скорочень. Наприклад:
- Дилтіазем
- Верапаміл
Шлях введення є як пероральним, так і парентеральним.
Під електричною терапією ми маємо на увазі можливість піддавати серце електростимуляції за допомогою пристрою, який називається кардіостимулятором, який перериває тахікардічну атаку і нормалізує серцевий ритм. Ці пристрої можуть бути:
- Автоматичний, тобто здатний розпізнавати тахікардію і подавати відповідний пульс.
- Керується зовні, тобто управляється самим пацієнтом у момент потреби.
Кардіостимулятори також використовуються як замінник медикаментозної терапії.
Операція на серці залежить від конкретної хвороби серця, пов’язаної з епізодом тахікардії.
Слід зазначити, що за цих обставин тахікардія є симптомом серцевих захворювань; тому хірургія має на меті вилікувати, перш за все, хвороби серця і, як наслідок, також пов’язаний з ними аритмічний розлад. Насправді, якби застосовувалася тільки медикаментозна терапія проти тахікардії, цього було б недостатньо для вирішення проблеми.
Якщо, навпаки, пароксизмальна тахікардія виникає у здорових осіб, без проблем з серцем, і проявляється як епізодичний епізод після бігу або сильна емоція, особливих терапевтичних заходів не потрібно. У цих випадках насправді аритмія припиняється сама по собі. Якщо, однак, це повинно викликати певне занепокоєння, корисно знати, що особи, які зазнали цих нападів, також можуть діяти таким чином, щоб перервати тахікардію. За допомогою так званих маневрів Вальсальви або Мюллера насправді можна зупинити надшлуночкову тахікардію, включаючи пароксизмальну, без введення ліків. Ці маневри ґрунтуються на стимуляції блукаючого нерва, тобто блукаючого нерва, і повинні бути вперше проведені лікарем, який дасть вказівку пацієнту правильним методам виконання.