Симптоми та прояви
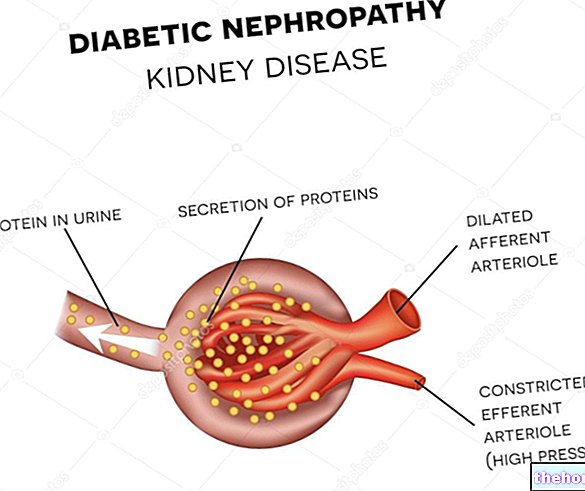
Як неодноразово висловлювалось у статті, діабетична нефропатія - це прогресуюче захворювання, яке проходить через стадії наростання тяжкості від повної безсимптомності до незворотної хронічної ниркової недостатності.
СТАДІЙ І
Визначається як стадія клубочкової гіперфільтрації, характеризується відсутністю симптомів і, мабуть, нормальною функцією нирок. Насправді, гістологічні зміни також очевидні на цій фазі, і можна продемонструвати наявність
- поліурія, періодична глікозурія та постійне збільшення клубочкового фільтрату, на 20-50% вище, ніж у здорових осіб того ж віку; на цій стадії екскреція альбуміну з сечею є нормальною
СТАДІЙ ІІ
Також називається "тиха нефропатія"
- Також на цій фазі відсутні симптоми, але, особливо після фізичних навантажень або зловживання їжею, з’являється мікроальбумінурія. Термін мікроальбумінурія був введений, щоб повідомити про наявність альбуміну в сечі в помірних, але все ще значних концентраціях з хімічної та клінічної точки зору.
ЕТАП III
Також відома як стадія «початкової нефропатії»
- На цій стадії мікроальбумінурія є постійною і виникає навіть за відсутності фізичних навантажень або зловживання їжею. Гломерулярний фільтрат скорочується, але все ще залишається на високих значеннях; часто з’являється артеріальна гіпертензія
СТАДІЙ IV
Також відома як стадія «явної нефропатії»
- Виявляється явна протеїнурія (> 200 мкг / хв), і клубочковий фільтрат знижується до відверто патологічних значень. Постійна артеріальна гіпертензія, постійне підвищення рівня креатиніну в крові. Перехід від мікроальбумінурії до протеїнурії також позначає перехід діабетичної нефропатії від доклінічної до клінічної фази. Симптоми та ускладнення типові для нефротичного синдрому: набряк, тому набряк, особливо на обличчі, стопах і животі, виявлення піни в сечі, підвищена сприйнятливість до інфекцій, неправильне харчування, підвищений серцево -судинний ризик (тромбоз та гіперліпідемія), анемія, слабкість, нездужання .
СТАДІЙ V
Також відома як уремічна стадія або "хронічна ниркова недостатність"
- Характеризується хронічною нирковою недостатністю, що розвивається до термінальної уремії, що вимагає лікування діалізом. Діабетики переносять уремію менше, ніж хронічна уремія, тому їх виживання коротше.
Діагностичні критерії
Стандартний аналіз сечі - це перший крок у діагностичному процесі та скринінгу діабетичної нефропатії.
Щоб можна було впевнено говорити про діабетичну нефропатію, перш за все необхідно виключити численні причини, які можуть змінити екскрецію альбуміну в сечі: інфекції, але також декомпенсований діабет (іноді висока гіперглікемія), фізична активність, інфекції сечовипускання, лихоманка, серцева недостатність та гіпертонія.Звідси випливає необхідність не обмежуватись лише дозуванням альбуміну, а розширити обстеження до оцінки інших важливих параметрів: аналізу сечового осаду, кількості лейкоцитів, дози глюкози та нітритів ...
- МІКРОАЛБУМІНУРІЯ:> 30 мг / день або 20 мкг / хв або 30 мкг / мг креатиніну
- ПРОТЕЙНУРІЯ АБО МАКРОАЛБУМІНУРІЯ: альбумінурія> 300 мг / добу
ЗВЕРНІТЬ УВАГУ: Екскреція альбуміну з сечею з дня на день демонструє помітні коливання; з цієї причини певність перебування перед мікроальбумінуричним пацієнтом досягається лише шляхом виявлення високого рівня альбуміну щонайменше у 2 з 3 проб, зібраних протягом 3-6 місяців.
Терапія та профілактика
Профілактичні та терапевтичні стратегії для уповільнення початку діабетичної нефропатії та її еволюції до хронічної ниркової недостатності включають:
- Інтенсивний (ретельний) контроль рівня глюкози в крові, цільовий показник якого представлений відсотками глікованого гемоглобіну нижче 6-7%, здійснювати через:
- контроль дієти (див. дієту та діабет)
- регулярні фізичні навантаження (див. спорт та діабет)
- медикаментозна терапія (див. ліки від діабету)
- Контроль артеріальної гіпертензії, ціль якої представлена значеннями артеріального тиску близько 125/75 мм рт.ст., слід здійснювати за допомогою:
- дієтичний контроль (див. дієта та гіпертонія)
- регулярні фізичні навантаження (див. спорт та гіпертонія)
- медикаментозна терапія, що проводиться інгібіторами АПФ, антагоністами рецепторів ангіотензину II та / або сартанами
- Обмеження споживання калорій у разі надмірної ваги або ожиріння; у разі діабетичної нефропатії метою є підтримка ІМТ між 20 і 25
- Обмеження споживання білків у раціоні (дієта з низьким вмістом білка) шляхом віддачі переваги білкам рослинного походження та рибі, мета яких представлена споживанням білка 0,8 г / кг (близько 10% добових калорій). Дієтичне втручання особливо корисне при третинну профілактику, щоб запобігти або уповільнити еволюцію захворювання від стадії явної діабетичної нефропатії до уремії
- Відмова від куріння
- Корекція дисліпідемії, мета якої представлена значеннями ЛПНЩ нижче 100 мг / 100 мл (див .: ліки від високого рівня холестерину)
- Утримання від нефротоксичних препаратів (контрастні речовини, антибіотики та НПЗЗ, такі як ібупрофен, напроксен та целекоксиб)
Лікування діалізом необхідне пацієнтам, які досягли п’ятої стадії. Ізольована трансплантація нирки або спільна трансплантація нирки та підшлункової залози майже завжди протипоказана діабетикам 2 типу через наявність серцево-судинних змін та інших факторів ризику (похилий вік, низька тривалість життя ...), які можуть поставити під загрозу результат "втручання" .
Інші статті на тему "Діабетична нефропатія: симптоми та лікування"
- Діабетична нефропатія: причини та патофізіологія
- Діабетична нефропатія











-allenamento-a-casa.jpg)